
【開催レポート】ちょっとだけがんばればできる在宅医療ラジオ 第8回 血圧管理と自律神経過反射
第8回を迎えた今回のラジオでは「血圧」をテーマにお送りしました。南條は在宅医の立場から、改めて確認しておきたい「高血圧」「低血圧」のイロハを説明し、脊髄損傷の患者である直野氏からは、日常的に直面する脊髄損傷特有の「自律神経過反射」という悩ましい症状について、突っ込んだトークを展開しましたので、報告します!
1. 家庭血圧はなぜ重要なのか?
まず、血圧には「上」と「下」の数値があるのはご存じですよね? 医学的には、上を「収縮期血圧」、下を「拡張期血圧」と言います。
心臓がポンプのように血液を送り出す時、ギュッと送り出された時の圧力が上、心臓が膨らんでいる時の圧力が下、ということです。
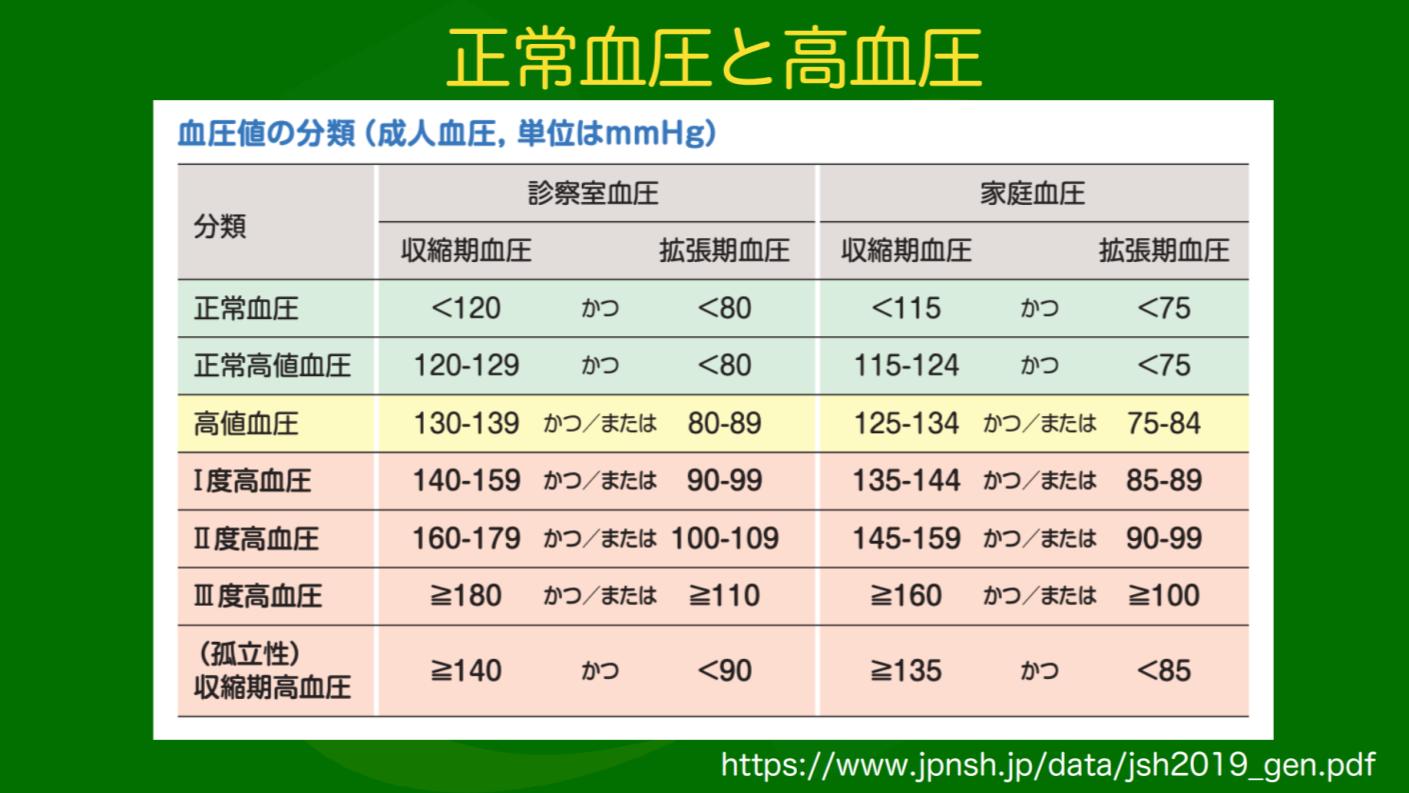
ガイドライン(註:配信時には最新ガイドラインが2019年版でした。以下同じ)では、正常血圧か高血圧かなどを判定する基準が、診察室で測る血圧より家庭血圧の方で少し低めに設定されています。
これは、病院などの環境では普段の生活よりも緊張してしまい、血圧が上がる現象を考慮しているんですね。
逆に、診察室では正常でも家庭で高い「仮面高血圧」という状態もあり、例えば早朝のみ高くなる「早朝高血圧」の方では、午後からの診察時に血圧が正常だったりするんです。
こういった血圧の特性から、診察室でスポットで血圧を測るだけでは治療の要否を判断することが難しいので、家庭での継続的な測定がとても重要なんですね。
ちなみに小児の場合には、成人のような脳血管障害のリスクが低いため、高血圧に関する年齢別の明確な基準などはありません。むしろ、血圧が高い場合には、その背景に何か病気が隠れていないかを探る、そしてその病気のフォローを行っていく際に指標とする、というような使い方が多いですね。
2. 家庭血圧の測定はいつやるべきなのか?
家庭血圧の測定は、ガイドラインでは朝と夜の2回行うことが推奨されていて、朝は、「起床後1時間以内、排尿後、食事や服薬の前、1〜2分の安静後」夜は「就寝前、1〜2分の安静後」という状況で、それぞれ2回測定して両方を記載する、という方法が勧められています。
しかし、朝と夜の忙しい時間帯にこれを完璧に守るのはなかなか大変です。特に在宅医療の対象となる方の場合には、介護を行う家族が実際にできるかどうか・・かなり負担が大きくなり、足底自体を諦めてしまう方も多いのが現実ですね。
南條は、厳格すぎるルールに縛られて測定を止めてしまうよりも、生活のルーチンに合わせた「緩やかなルール」でも良いのではないかと考えています。例えば、「朝食を食べて一息ついた時」や「寝る前」など、ある程度のタイミングを決めて条件を揃えて測ることができれば、継続的なトレンドを把握することは一定の範囲で可能です。

3. 低血圧の定義とは?
実は、低血圧には高血圧のような明確な基準がありません。しかし、一般的に、収縮期血圧が100mmHg以下で、かつ何らかの症状がある場合に、「低血圧」として治療を検討します。
急性発症する低血圧としては、出血や感染などにより生じるショック状態が最も要注意で、在宅医療の現場でも急な血圧低下にはドキッとしますよね。
ただし、血圧はそもそも変動がとても大きな指標であり、日常生活においても、例えば排尿や排便後、食後、透析患者さんでは透析後などに下がりやすいですので、1回の足底だけで慌てて対応するのではなく、何か血圧が下がるイベントが直前になかったかを確認することが、支援者の視点としてはとても大切です。
また、慢性的な低血圧にはいろいろありますが、普段から血圧が低くても症状がなければ特に治療を要さない方も多いので、このあたりは結構ファジーなんですよね。
4. 脊髄損傷特有の「自律神経過反射」とは?
脊髄損傷、特に頚髄損傷を持つ直野氏は、突然の血圧の急上昇、あるいは急下降を起こすことがあるんだそうです。これは「自律神経過反射」と呼ばれることがある現象で、通常なら脳から、血圧が上がれば「下げろー!」と指令が、血圧が下がれば「上げろー!」という指令が出るのですが、脊髄が損傷していると指令がちゃんと届かず、血圧の異常状態が続いてしまうことがあるんですね。
こういった極端な血圧変動の訴えは、南條もこれまでに脊髄損傷の患者さんから聴くことがありました。例えば仰臥位から座位になった時に血圧が急降下して、なかなか上がらないというようなケースもあり、対応が本当に悩ましいんですよね。
さらに直野氏の場合、排便や排尿のトラブル、あるいは足の爪を割るといった、本来なら痛みを感じるはずの刺激が血圧上昇の引き金となるんだとか。これはある意味で、痛みを感じない部位でのトラブルを血圧上昇という変化で教えてくれている、とも捉えられる現象ですね。血圧上昇で生じる激しい頭痛や発汗、吐き気といった症状が、異変を身体が強引に脳へ知らせようとした結果として起こる・・。
なので、自律神経過反射が起こったら、直野氏は「原因は何だ??」と探し始めます。尿のカテーテルが折れていないか・・、便やガスがたまっていないか・・、あるいは衣服が食い込んで褥瘡になりかけていないか・・というような、些細なことも含めて探してみると、ベッドの上に落ちていたピーナッツ一粒が皮膚を圧迫し、血圧を跳ね上げることもあったんだそうで・・。なかなか大変ですよね・・。
5. 高齢者の血圧管理はどこまで厳格にすべきか?
高齢者の血圧は、若年の方と同じように厳格に下げすぎることが必ずしも正解とは限らない・・、在宅医療の現場ではある程度コンセンサスがあるのではないかと思います。
年齢を重ねるにつれて血圧は変動しやすくなり、下げすぎることによって、血圧低下による転倒や骨折のリスクが高まるからですよね。実際、高齢者では少し高めの血圧で維持する方が生存率が高いという研究結果もあり、主に脳血管障害を予防するという血圧管理の目的を考えると、高齢者の方ではそのリスクと転倒による外傷や他のリスクを天秤にかけて評価する必要があるわけです。
血圧を安定させるための生活習慣としては、塩分制限はもちろん、体重管理、アルコールや喫煙の制限、適度な運動が挙げられます。
さらに、肉体的な疲労や寒暖差、精神的なストレスも血圧を大きく変動させる要因となります。
特に冬場は血管が収縮して血圧が上がりやすく、脳出血などのリスクも高まります。いわゆる「ヒートショック」のような状態を引き起こさない環境調整も必要で、在宅医療の現場では冬の血圧にはちょっと神経を使います。
6. まとめ:数値の裏にある生活と病態を見つめる
今回、血圧という一つの指標がいかに多くの生活要素や身体の仕組みと密接に関わっているか、再確認してきました。
単にガイドラインの数値だけではなく、なぜ血圧が変動しているのか、その背景に何があるのか・・そういう視点で血圧を評価することが大切なんです。
また、脊髄損傷患者さんにおける自律神経過反射という現象はあまり知られていないので、もっと広めていきたいですね。
様々な制約の中で生活する在宅医療患者さんでは、守れない厳格なルールよりは守れる緩やかなルールを定めるなど、その人その人にとって持続可能性の高い方策を探り、オーダーメイドな対応を行っていけたら・・と思います。
ちょっとだけがんばればできる在宅医療ラジオについて
「ちょっとだけがんばればできる在宅医療ラジオ」は、かがやきクリニック院長の南條浩輝と、頚髄損傷患者の直野隆一郎氏が、他では語れない在宅医療のディープなリアルを、お互いの立場から深く掘り下げていこうという、インターネットラジオ番組です。
現在、生放送・アーカイブともに、YouTubeで配信中です。
共感いただけるようでしたら、YouTubeのチャンネル登録と「いいね」をお願いいたします。
配信情報は、決まり次第、SNSでお伝えしています。
こちらも、ぜひフォローとチェックをいただければ幸いです。
● 各SNS「zaitaku__radio」(アンダーバーは2つ)
https://x.com/zaitaku__radio
https://www.instagram.com/zaitaku__radio
YouTubeでの動画アーカイブ
/div>



コメント